Blodpropper ved kræft
Kort Resumé: Blodpropper og kræft – Hvad du bør vide
Blodpropper (tromboser)
Er en både alvorlig men også almindelig komplikation for kræftpatienter, især de venøse typer (DVT og lungeemboli).
Risikoen skyldes en kombination af kræftsygdommens påvirkning af blodets størkning, effekter af behandlinger (kirurgi, kemo, antihormonbehandling), nedsat mobilitet samt individuelle risikofaktorer som alder og genetik.
Kræftceller kan endda bruge blodpropper som et “skjulested” til at sprede sig.
Du bør kende symptomerne
Vær opmærksom på: i et ben eller arm (DVT)
- Hævelse
- Smerte
- Varme
- Rødme
Eller pludselig:
- Åndenød
- Brystsmerter og
- Hjertebanken (lungeemboli)
Søg straks læge ved et af disse tegn.
Hvad kan du gøre for at forebygge og understøtte:
- Bevægelse: Bliv så aktiv som muligt. Gå korte ture, tag “mikropauser” fra at sidde, og lav simple benøvelser (vippe fødder, rotere ankler) selv i siddende stilling. Undgå at sidde med korslagte ben.
- Hydrering: Drik rigeligt med vand jævnt fordelt over dagen for at opretholde god blodcirkulation.
- Kend din medicin: Før operation bør du orientere din behandler om medicin og kosttilskud som:
- Omega-3
- E-vitamin
- Hvidløg
- Ingefær
- Ginkgo Biloba
- Ginseng
- Perikon
- Baldrian
- Echinacea
- Kava
- Curcumin
- Glucosamin
- Chondroitin
- Mange blodfortyndende midler:
Diverse blodfortyndende midler og visse kræftbehandlinger (f.eks. Tamoxifen, specifikke kemoterapier som thalidomid) samt stoffer, der stimulerer blodcellevækst (f.eks. Neulasta/Neupogen), skal pauseres eller vurderes grundigt. - Kost & Tilskud:
En antiinflammatorisk kost kan understøtte generel sundhed. Men der er også mange andre interessante kostretninger, der kan have relevans. Se oversigten i den egentlige tekst nedenfor.
Overvej naturlige stoffer som:- Modificeret citruspektin og
- Bromelain (som kosttilskud)
der forskes i begge med henblik på deres potentielle effekt på blodpropper og kræftspredning – altid i samråd med din behandler.
- Andre tiltag: Brug eventuelt:
- Kompressionsstrømper
- Undgå tøj der strammer
- Elevér benene når du hviler/sover
Tidlig diagnose og behandling, ofte med blodfortyndende medicin, kan markant forbedre prognosen. Dit aktive bidrag til forebyggelse er en vital del af din kræftpleje.
Hvad er blodpropper
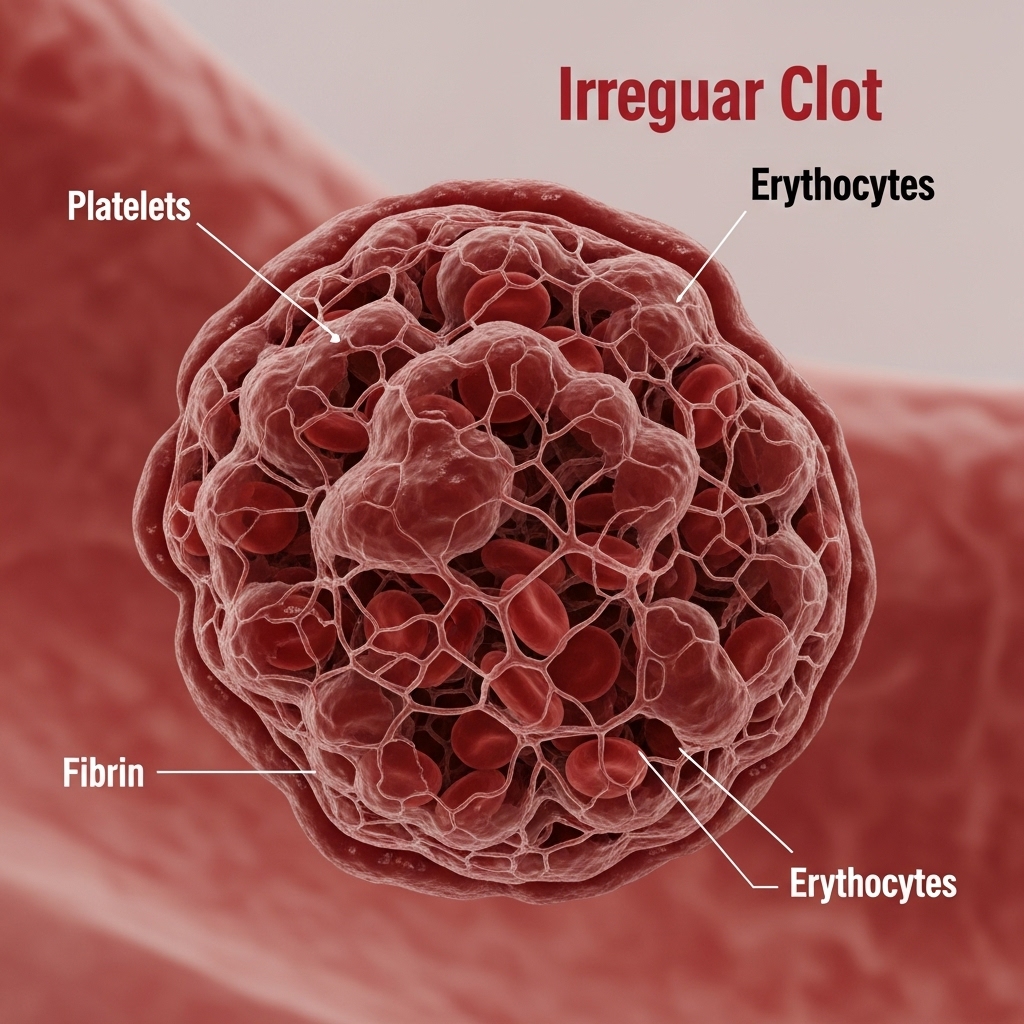
Blodpropper, også kaldet tromboser, opstår når blodet stivner og danner en prop (trombe) i et blodkar. Disse propper kan blokere for blodgennemstrømningen, hvilket kan føre til alvorlige komplikationer afhængigt af hvor i kroppen de dannes. Der findes primært to typer blodpropper:
- Venøse blodpropper (VTE – venøs tromboemboli): Disse opstår i venerne, oftest i benene (dyb venetrombose – DVT) eller i lungerne (lungeemboli – LE), hvor en prop fra en anden del af kroppen har løsnet sig og er ført med blodet til lungerne.
- Arterielle blodpropper: Disse dannes i arterierne og kan blokere for blodtilførslen til vitale organer som hjertet (fører til hjerteanfald) eller hjernen (fører til slagtilfælde).
I forbindelse med kræft er det især venøse blodpropper, der er et velkendt og betydeligt problem.
Årsager til blodpropper hos kræftpatienter
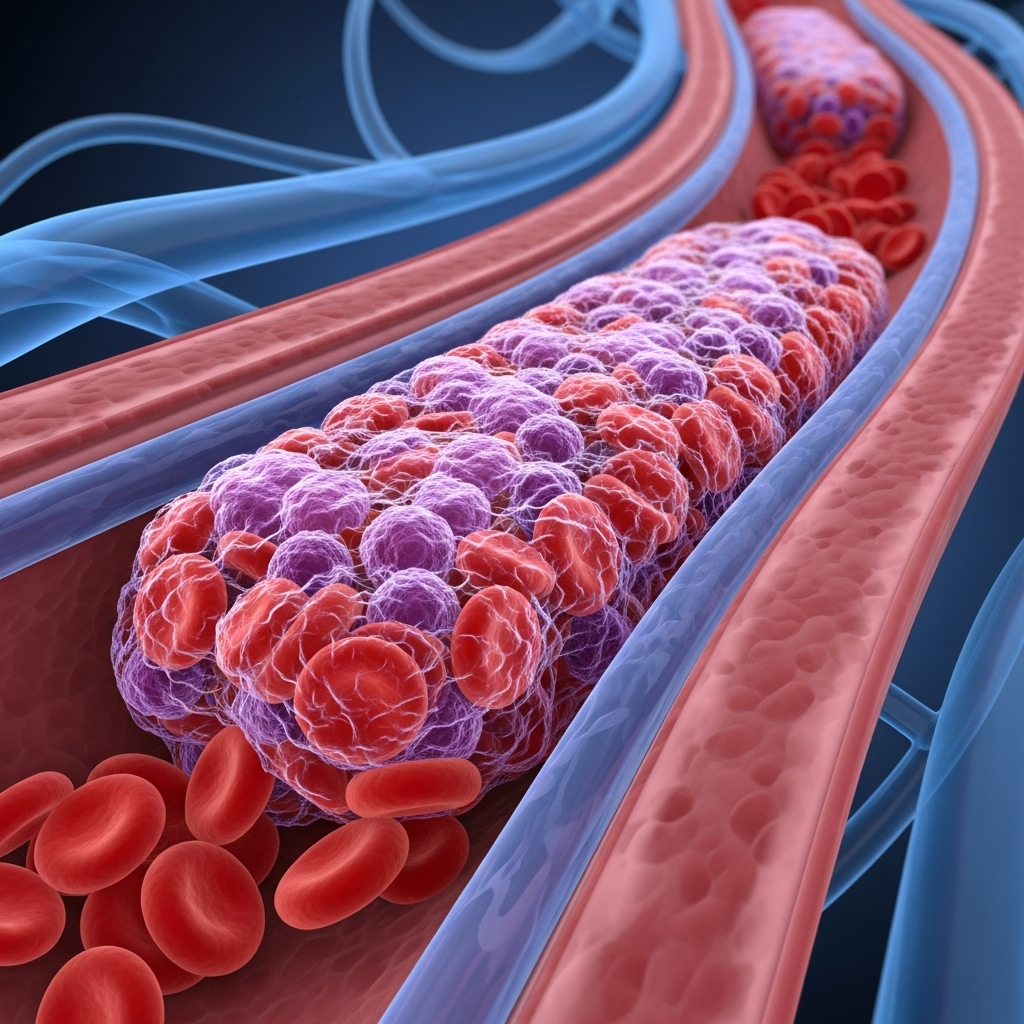
Kræftpatienter har en markant øget risiko for at udvikle blodpropper (venøs tromboemboli, VTE), som omfatter både dyb venetrombose (DVT) og lungeemboli (LE). Denne øgede risiko skyldes et komplekst samspil mellem selve kræftsygdommen, behandlingen og andre relaterede faktorer.
Kræftens indflydelse på blodets størkning (hyperkoagulabilitet)
Kræft i sig selv ændrer kroppens evne til at regulere blodstørkning og skaber en tilstand af “hyperkoagulabilitet” – en øget tendens til, at blodet størkner. Dette sker gennem flere mekanismer:
Kræftcellernes påvirkning af koagulationssystemet
Kræftceller kan aktivt manipulere kroppens koagulationssystem:
- Produktion af pro-koagulerende stoffer: Kræftceller kan frigive stoffer som vævsfaktor (tissue factor, TF) og forskellige cytokiner (signalmolekyler). Vævsfaktor er en potent initiator af blodstørkning, og når det interagerer med blodets koagulationsfaktorer, aktiverer det en række processer, der fører til dannelse af fibrin – et protein, der stabiliserer en blodprop.
- Forandringer i koagulationsfaktorer: Kræft kan føre til forhøjede niveauer af koagulationsfaktorer som fibrinogen og trombin, og samtidig nedsætte kroppens naturlige antikoagulantia (stoffer, der hæmmer størkning). Denne ubalance tipper vægten mod øget blodpropdannelse.
- Påvirkning af blodplader: Kræftceller kan også gøre blodpladerne mere reaktive og tilbøjelige til at klumpe sig sammen og danne en prop. Denne aktivering af blodplader øger risikoen for trombose yderligere.
- Endothelcellefunktion: Kræftceller kan påvirke de celler, der beklæder blodkarrenes inderside (endothelceller). Dette kan føre til øget gennemtrængelighed i karvæggen (så den bliver “ujævn”) og nedsætte endothelcellernes naturlige evne til at forhindre koagulation, hvilket fremmer dannelsen af blodpropper.
Kronisk inflammation
Kræft er ofte forbundet med en tilstand af kronisk inflammation i kroppen. Denne inflammation kan aktivere koagulationssystemet og potentielt skade blodkarvæggen, hvilket yderligere bidrager til blodpropsrisikoen.
Fysiske og behandlingsrelaterede årsager
Udover selve kræftens biologi bidrager også fysiske faktorer og effekter af kræftbehandlingen til den øgede risiko:
Fysisk kompression af blodkar
- Direkte tryk fra tumorer: En voksende tumor kan fysisk trykke på nærliggende blodårer, især vener. Dette kan forsnævre eller blokere blodgennemstrømningen helt og skabe stase (langsomt eller stillestående blod). Stase er en afgørende risikofaktor for dannelse af blodpropper, især i de dybe vener i benene og bækkenet.
- Indirekte tryk via hævede lymfeknuder: Kræft kan medføre hævelse af lymfeknuder, som ligeledes kan trykke på blodkar og hæmme blodets flow.
Skade på blodkarvæggen og medicin
- Kirurgiske indgreb: Operationer, der udføres for at fjerne kræftvæv, kan uundgåeligt medføre skade på blodkarrene i det opererede område. Denne skade aktiverer koagulationssystemet og øger risikoen for blodpropper i perioden efter operationen.
- Katetre i blodårerne: Indførelse af centrale venekatetre (CVK), såsom Hickman-katetre, Port-a-Cath eller PICC-lines, der bruges til at give kemoterapi, blodtransfusioner eller ernæring, kan irritere og beskadige indersiden af de store vener. Selve kateteret kan også fungere som et fremmedlegeme, der fremmer dannelsen af en blodprop omkring kateterspidsen (kateterrelateret trombose).
- Visse former for kemoterapi: Nogle kemoterapeutiske stoffer er kendt for at være toksiske for blodkarvæggen (endotelbeskadigelse), hvilket kan øge risikoen for blodpropper.
- Hormonbehandling: Visse former for hormonbehandling, for eksempel med tamoxifen ved brystkræft, kan øge risikoen for blodpropper hos nogle patienter.
- Erytropoietin-stimulerende midler (ESA): Disse lægemidler, der bruges til at behandle anæmi (lavt antal røde blodlegemer, “blodmangel”) hos kræftpatienter, kan i visse tilfælde øge risikoen for blodpropper.
Nedsat mobilitet
- Sygdomsrelateret træthed og svaghed: Kræft og behandlingen heraf kan føre til betydelig træthed og svaghed, hvilket resulterer i nedsat fysisk aktivitet og længere perioder med stillesiddende eller liggende tilstand.
- Indlæggelse: Perioder med indlæggelse på hospitalet er ofte forbundet med immobilitet efter operationer eller under intensiv behandling. Dette øger risikoen for blodpropper markant på grund af nedsat blodcirkulation i benene.
Kræftcellers snedige gemmested i blodpropper
Udover de mere åbenlyse risici, som blodpropper udgør for kræftpatienter, er der en mere kompleks mekanisme: Kræftceller kan bruge blodpropper som et skjulested og et transportmiddel til at sprede sig i kroppen.
Når kræftceller løsriver sig fra en primær tumor (udsæd (biopsi)), bevæger de sig ud i blodbanen. Blodet er dog et potentielt fjendtligt miljø for disse celler. Blodet kan være et fjendtligt miljø for disse celler, da de skal overleve strømmen, immunforsvarets angreb og de mekaniske kræfter. Her kan blodpropper komme ind i billedet:
- Beskyttelse mod immunforsvaret: Kræftceller kan “klæbe” sig til de klistrede blodplader og det fibrinvæv, der udgør en blodprop. Denne kappe af blodprop-materiale fungerer som en form for “camouflage” eller skjold, der kan beskytte kræftcellerne mod at blive genkendt og angrebet af kroppens immunforsvar. Det gør dem mindre synlige for de celler (hvide blodlegemer), der ellers ville forsøge at fjerne dem.
- Transport og overlevelse: Indkapslet i en blodprop kan kræftcellerne også bedre modstå de fysiske strømninger i blodårerne og overleve rejsen til nye steder i kroppen. Blodproppen fungerer som en slags “taxa” eller “redningsflåde”, der hjælper kræftcellerne med at nå frem til fjerne organer og starte nye tumorer (metastaser).
- Etablering af nye tumorer: Når den kræftcellebærende blodprop når et nyt sted, kan den klæbe sig til væggen i et blodkar. Blodproppen kan så hjælpe med at skabe et gunstigt mikromiljø, hvor kræftcellerne (udsæd) kan slippe ud af blodkarret og etablere sig som nye tumorer (metastaser). Fibrin kan fungere som fundament eller et vækstfremmende miljø for de nye kræftceller.
Denne mekanisme understreger den tætte, uheldige forbindelse mellem kræft og blodkoagulation, og hvorfor forståelse af blodpropper er så vigtig i kræftbehandling.
Visse kræfttyper
Der er kræfttyper der i særlig grad øger risikoen for blodpropper. Dette gælder:
- Højrisiko-kræftformer: Adenokarcinomer (kræft der udgår fra kirtelvæv), især kræft i:
- Bugspytkirtlen
- Lungerne
- Æggestokkene
- Hjernen
- Maligne blodsygdomme som:
- Myelomatose
- Visse typer lymfomer
- Mucinproducerende kræftformer: Kræftformer der producerer store mængder mucin (et slimet stof) kan øge blodets viskositet (tykkelse) og aktivere koagulationssystemet.
Risikofaktorer
Risikofaktorer for blodpropper hos kræftpatienter inkluderer:
- Alder: Risikoen for blodpropper stiger med alderen, og mange kræftpatienter er ældre voksne.
- Tidligere blodpropper: Historie med DVT eller lungeemboli kan øge risikoen for at udvikle blodpropper igen.
- Hormonbehandling: Behandlinger, der involverer hormonelle ændringer, såsom østrogener, kan også øge risikoen for trombose.
- Overvægt: Fedme er en kendt risikofaktor for blodpropper, da det kan påvirke blodcirkulationen negativt.
Genetiske faktorer
Genetiske tilstande, der påvirker blodets koagulation, kan spille en betydelig rolle i udviklingen af blodpropper hos kræftpatienter. Nogle af de mest kendte tilstande inkluderer:
- Faktor V Leiden: Denne arvelige mutation øger risikoen for tromboser ved at gøre blodet mere tilbøjeligt til at koagulere. Patienter med denne mutation har en højere risiko for at udvikle DVT og lungeemboli, især når de også har kræft.
- Prothrombingenmutation: En mutation i prothrombin-genet kan føre til en øget produktion af dette koagulationsprotein, hvilket resulterer i en forhøjet risiko for blodpropper.
- Antiphospholipid syndrom: Denne tilstand er karakteriseret ved tilstedeværelsen af antistoffer, der øger risikoen for blodpropper. Det kan forekomme hos patienter med visse typer kræft og kan komplicere behandlingen.
Symptomer på blodpropper
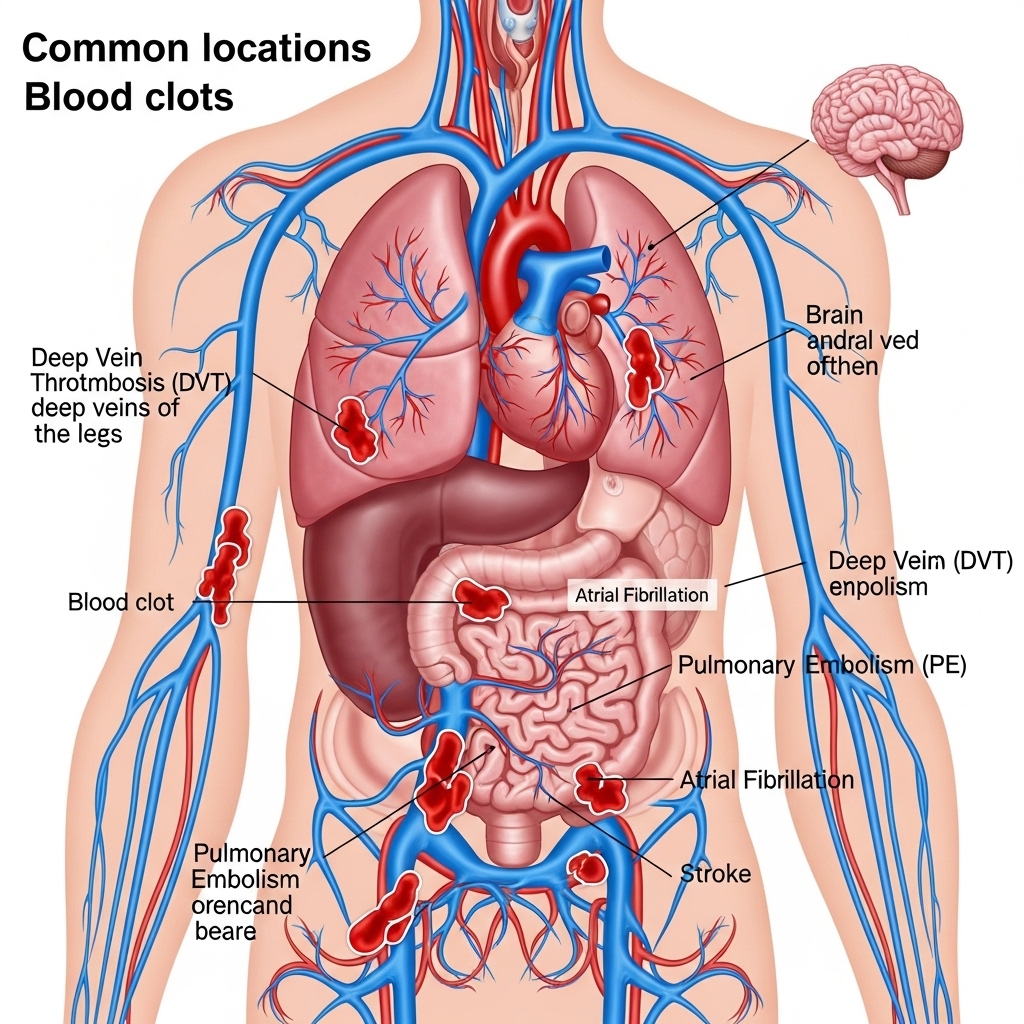
Symptomerne på blodpropper kan variere afhængigt af hvor i kroppen proppen sidder. Det er vigtigt at være opmærksom på selv milde symptomer og søge læge hurtigt, da ubehandlede blodpropper kan være livstruende.
Dyb venetrombose (DVT)
DVT opstår typisk i benene, men kan også forekomme i arme eller andre dybe vener. Almindelige symptomer inkluderer:
- Hævelse: Hævelse i det ene ben eller arm, sjældent i begge på samme tid. Hævelsen kan være let til udtalt.
- Smerte eller ømhed: Smerter kan variere fra en let murren til kraftige smerter. Smerten forværres ofte ved berøring eller bevægelse af det afficerede område.
- Varme: Huden omkring blodproppen kan føles varmere end normalt.
- Rødme eller misfarvning: Huden kan blive rødlig eller blålig misfarvet.
- Spænding eller tyngdefornemmelse: En følelse af spænding eller tyngde i det afficerede (angrebne) område – typisk arm eller ben.
Det er vigtigt at bemærke, at DVT ikke altid giver tydelige symptomer (asymptomatisk DVT), hvilket kan gøre det vanskeligt at opdage uden specifikke undersøgelser.
Lungeemboli (LE)
Lungeemboli opstår, når en blodprop fra et andet sted i kroppen (oftest benene) løsner sig og føres med blodet til lungerne, hvor den blokerer for blodtilførslen. Symptomer på LE kan være alvorlige og kræver øjeblikkelig lægehjælp:
- Pludselig åndenød: Besvær med at trække vejret, som opstår pludseligt og ofte forværres ved anstrengelse.
- Brystsmerter: Skarp eller stikkende smerte i brystet, som kan forværres ved vejrtrækning eller hoste.
- Hurtig hjertebanken (takykardi): En unormalt hurtig puls.
- Hoste: Hoste, som kan være tør eller evt. med blodigt opspyt.
- Svimmelhed eller besvimelse: På grund af det nedsatte iltniveau i blodet.
- Angst: En følelse af intens angst eller uro.
- Blåfarvning af læber og hud (cyanose): Et tegn på alvorligt iltmangel.
Symptomerne på LE kan således variere meget, og nogle patienter kan have mere vage symptomer.
Diagnose af blodpropper
Diagnosticering af blodpropper hos kræftpatienter involverer typisk en kombination af klinisk vurdering, blodprøver og billeddiagnostiske undersøgelser.
Klinisk vurdering
Lægen vil starte med at spørge ind til patientens symptomer, sygehistorie (herunder kræftdiagnose og behandling) og risikofaktorer for blodpropper. En fysisk undersøgelse kan afsløre tegn på DVT, såsom hævelse, rødme og ømhed i det afficerede ben eller arm.
Blodprøver
- D-dimer test: D-dimer er et proteinfragment, der dannes når en blodprop nedbrydes. En forhøjet D-dimer værdi kan indikere tilstedeværelsen af en blodprop, men testen er ikke specifik for blodpropper og kan også være forhøjet ved andre tilstande som infektion, inflammation og kræft. En negativ D-dimer test kan dog ofte udelukke en blodprop.
- Andre blodprøver: Blodprøver kan også tages for at vurdere patientens generelle helbredstilstand og identificere eventuelle underliggende faktorer, der kan bidrage til øget risiko for blodpropper.
Billeddiagnostiske undersøgelser
- Ultralydsscanning (doppler): Dette er den primære metode til at diagnosticere DVT. Ved hjælp af lydbølger visualiseres blodkarrene, og blodgennemstrømningen kan vurderes. En blodprop vil typisk vise sig som en manglende eller nedsat blodgennemstrømning og eventuelt en synlig prop i karret.
- CT-scanning (computertomografi): En CT-scanning af brystkassen er standardmetoden til at diagnosticere lungeemboli. Kontrastvæske indsprøjtes i en blodåre for at tydeliggøre blodkarrene i lungerne, og en blodprop vil fremstå som en udfyldningsdefekt.
- Ventilations-/perfusionsscanning (V/Q-scanning): Denne undersøgelse kan også bruges til at diagnosticere lungeemboli, især hos patienter hvor CT-scanning ikke er optimal (f.eks. ved allergi over for kontrastvæske eller nedsat nyrefunktion). Undersøgelsen måler luftstrømmen (ventilation) og blodgennemstrømningen (perfusion) i lungerne. En uoverensstemmelse mellem ventilation og perfusion kan tyde på en blodprop.
- MR-scanning (magnetisk resonans): I visse tilfælde kan MR-scanning bruges til at diagnosticere både DVT og LE, især hvis andre billeddiagnostiske metoder er inkonklusive (uklare) eller kontraindicerede.
- Venografi: En ældre metode til diagnosticering af DVT, hvor kontrastvæske indsprøjtes direkte i en vene i foden, og der tages røntgenbilleder for at visualisere venerne. Anvendes sjældnere i dag på grund af ultralydsscanningens udbredelse.
Valget af diagnostisk metode afhænger af patientens symptomer, kliniske tilstand og de lokale retningslinjer.
Behandling af blodpropper
Målet med behandlingen af blodpropper hos kræftpatienter er at stoppe væksten af den eksisterende prop, forhindre dannelsen af nye propper og reducere risikoen for komplikationer som lungeemboli og posttrombotisk syndrom (kroniske gener efter DVT). Behandlingen tilpasses individuelt og tager hensyn til kræftsygdommen, dens behandling og eventuelle andre medicinske tilstande.
Antikoagulerende (blodfortyndende) medicin
Antikoagulerende medicin er hjørnestenen i behandlingen af blodpropper. De virker ved at hæmme blodets evne til at størkne. Der findes forskellige typer af antikoagulerende medicin:
- Lavmolekylært heparin (LMWH): Dette er ofte førstevalget til behandling af blodpropper hos kræftpatienter. LMWH gives som en injektion under huden (subkutant) en eller to gange dagligt. Det har en forudsigelig effekt og kræver sjældent rutinemæssig blodprøvekontrol. Eksempler inkluderer Enoxaparin (Klexane) og Dalteparin (Fragmin).
- Ufraktioneret heparin (UFH): Gives intravenøst (direkte i en blodåre) og bruges ofte i akutte situationer eller hos patienter med nedsat nyrefunktion. Effekten af UFH er mere uforudsigelig og kræver tæt monitorering med blodprøver (APTT).
- Vitamin K-antagonister (VKA): Warfarin (Marevan) er den mest almindelige VKA. Det tages som tabletter og virker ved at hæmme dannelsen af visse blodstørkningsfaktorer. Behandling med warfarin kræver regelmæssig blodprøvekontrol (INR) for at sikre den korrekte dosis. VKA interagerer med mange andre lægemidler og fødevarer, hvilket kan gøre doseringen vanskelig.
- Direkte orale antikoagulantia (DOAKs): Dette er en nyere gruppe af blodfortyndende medicin, der tages som tabletter. De virker ved direkte at hæmme specifikke blodstørkningsfaktorer (enten faktor Xa eller trombin). Eksempler inkluderer Rivaroxaban (Xarelto), Apixaban (Eliquis), Edoxaban (Lixiana) og Dabigatran (Pradaxa).
For kræftpatienter er der specifikke overvejelser omkring brugen af DOAKs, og LMWH (lavmolekylært heparin) anbefales ofte som førstevalg i visse situationer.
Behandlingsvarigheden med antikoagulerende medicin afhænger af den enkelte patients situation, herunder årsagen til blodproppen og tilstedeværelsen af aktiv kræft. Hos mange kræftpatienter med en blodprop anbefales langvarig behandling (ud over 3-6 måneder) så længe kræftsygdommen er aktiv eller der er andre vedvarende risikofaktorer.
Trombolyse (blodpropopløsende behandling)
I sjældne, alvorlige tilfælde af lungeemboli, hvor patienten er hæmodynamisk ustabil (f.eks. har lavt blodtryk), kan trombolysebehandling overvejes. Dette indebærer administration af medicin, der hurtigt opløser blodproppen. Trombolyse er forbundet med en øget risiko for blødning og anvendes derfor kun i livstruende situationer.
Kirurgisk behandling og interventionelle procedurer
- Kirurgisk fjernelse af blodprop (trombektomi): I sjældne tilfælde, hvor der er en stor blodprop i en stor vene eller arterie, og hvor trombolyse ikke er mulig eller har fejlet, kan kirurgisk fjernelse af proppen overvejes.
- Kateterbaseret trombektomi: Ved denne procedure føres et tyndt kateter op til blodproppen, og proppen fjernes mekanisk eller ved hjælp af medicin, der sprøjtes direkte ind i proppen. Dette kan være relevant ved visse former for DVT eller LE.
- Indsættelse af vena cava filter: Hos patienter med øget risiko for lungeemboli, hvor antikoagulerende behandling er kontraindiceret eller ikke tilstrækkelig, kan et vena cava filter implanteres i den store vene (vena cava) der fører blod fra underkroppen til hjertet. Filteret fungerer som en si, der fanger eventuelle blodpropper, der løsner sig, og forhindrer dem i at nå lungerne. Filteret fjernes ofte igen, når risikoen for lungeemboli er aftaget. Typisk efter få uger til måneder.
Understøttende behandling
- Kompressionsstrømper: Ved DVT i benene anbefales ofte brug af kompressionsstrømper efter den akutte fase for at reducere hævelse og risikoen for post-trombotisk syndrom.
- Smertelindring: Smertestillende medicin kan være nødvendigt for at lindre smerter forbundet med blodpropper.
- Mobilisering: Tidlig mobilisering er vigtig for at forbedre blodcirkulationen og forebygge nye blodpropper.
Medicin og kosttilskud der ofte pauseres før operation

Før en kræftoperation er det afgørende at gennemgå al medicin og alle kosttilskud med dit behandlingsteam. Nogle præparater skal pauseres for at mindske risikoen for komplikationer under og efter indgrebet. Dette gælder især for midler, der påvirker blødning eller blodpropdannelse, samt dem der kan interagere med bedøvelse.
Blodfortyndende medicin
Medicin, der nedsætter blodets evne til at størkne, skal pauseres. Dette inkluderer bl.a.:
- Marevan (warfarin)
- Eliquis (apixaban)
- Pradaxa (dabigatran)
- Xarelto (rivaroxaban)
- Brilique (ticagrelor)
Også mildere typer som:
- Acetylsalicylsyre (f.eks. Hjertemagnyl)
skal normalt stoppes inden operation.
Hvor længe inden skal pauseres
- Tidspunktet for pause afhænger af den specifikke medicin og den planlagte operation.
Medicin der kan øge risiko for blodpropper
Visse typer medicin, ofte relateret til hormonbehandling eller immunsystemet, kan øge risikoen for blodpropper og skal vurderes nøje før operation. Dette inkluderer bl.a.:
- Hormonelle behandlinger:
- Tamoxifen: En antihormonbehandling mod brystkræft, der kan øge risikoen for venøse blodpropper (f.eks. dyb venetrombose og lungeemboli).
- Letrozol: En antihormonbehandling mod brystkræft, der kan øge risikoen for venøse blodpropper (f.eks. dyb venetrombose og lungeemboli).
- Østrogenholdige præparater: F.eks. kombinations-p-piller eller hormonsubstitutionsterapi (HRT) indeholdende østrogen, som generelt øger risikoen for blodpropper. Disse vil typisk blive anbefalet pauseret før større operationer.
- Visse kemoterapeutiske midler: Selvom kemoterapi ofte øger den generelle risiko for blodpropper under behandlingen, kan enkelte specifikke midler som f.eks.:
- Thalidomid
- Lenalidomid
- Pomalidomid (anvendes ofte ved myelomatose)
Disse kan give en betydeligt forhøjet risiko for blodpropper, og deres kontinuitet (fortsatte brug) skal nøje overvejes præoperativt. Der kan være medicin ud over de nævnte, der ligeledes kan føre til blodpropper. Spørg din kirurg om alt relevant er foreslået pauseret.
- G-CSF (Granulocyt-kolonistimulerende faktor): Midler som:
- Neulasta (pegfilgrastim)
- Neupogen (filgrastim)
der anvendes til at stimulere produktion af hvide blodlegemer efter kemoterapi, kan i sjældne tilfælde associeres med øget risiko for blodpropper, især hos patienter med andre risikofaktorer.
Kosttilskud og naturmidler der bør pauseres
En række kosttilskud og naturlægemidler kan påvirke koagulationen (blodstørkningen) eller interagere med bedøvelsesmidler.
Det anbefales at stoppe med følgende mindst 1-2 uger før operation:
Her er en liste over nogle af de mest almindelige kosttilskud, som bør drøftes med lægen i god tid før operationen:
- Omega-3 fedtsyrer (fiskeolie): Kan have en blodfortyndende effekt.
- E-vitamin: Kan øge risikoen for blødning, især ved højere doser (>400 IU pr. dag) og hvis man i forvejen tager blodfortyndende medicin.
- Hvidløg (i tilskudsform): Kan have blodfortyndende effekt.
- Ingefær (i tilskudsform): Kan potentielt øge blødningsrisiko.
- Ginkgo Biloba: Kendt for at kunne øge blødningsrisiko.
- Ginseng: Kan påvirke blodsukker og blodtryk, samt øge blødningsrisiko.
- Perikon (St. John’s Wort): Kan interagere med bedøvelsesmidler og andre lægemidler, samt påvirke blodtrykket.
- Baldrian: Kan forstærke virkningen af bedøvelsesmidler og forlænge den beroligende effekt.
- Echinacea: Kan påvirke immunforsvaret og potentielt interagere med bedøvelse.
- Kava: Kan forstærke virkningen af bedøvelsesmidler og give leverpåvirkning.
- Curcumin (fra gurkemeje): Kan have blodfortyndende egenskaber.
- Glucosamin og Chondroitin: Selvom risikoen er lavere, anbefaler nogle kilder pause.
Generel anbefaling
Som en tommelfingerregel anbefaler hospitaler ofte, at man stopper med alle naturlægemidler og kosttilskud mindst 1 uge før en operation, og i nogle tilfælde op til 2-4 uger for specifikke tilskud som Ginseng, Ginkgo, E-vitamin og Perikon.
Det er dog vigtigt, at man gennemgår sin fulde liste over medicin og kosttilskud med den behandlende læge (kirurg) eller narkoselæge (anæstesiolog) i god tid før operationen, da de kan give de mest præcise og individuelle anvisninger.
Tidsfaktorer og øget risiko for blodpropper

Risikoen for at udvikle blodpropper er generelt højere, hvis man tidligere har haft en blodprop, og hvis kræftsygdommen har spredt sig (metastaseret).
For de fleste kræfttyper er risikoen for blodpropper højest i de første tre til seks måneder efter kræftdiagnosen. Dette skyldes ofte den intense behandlingsperiode, der følger lige efter diagnosen.
Dog har patienter med visse kroniske kræftsygdomme, som for eksempel kronisk leukæmi, en fortsat let øget risiko for blodpropper gennem hele sygdomsforløbet. Denne risiko kan især stige, hvis der diagnosticeres mere end én type kræft samtidig.
Heldigvis falder risikoen for blodpropper for langt de fleste kræfttyper markant, når man har været kræftfri i to år. På det tidspunkt er risikoen typisk ikke længere forhøjet sammenlignet med den generelle befolkning.
Forebyggelse af blodpropper hos kræftpatienter
Hvad kan lægen gøre
Forebyggelse af blodpropper er særlig vigtig hos kræftpatienter på grund af deres øgede risiko. Forebyggende foranstaltninger kan omfatte:
- Farmakologisk tromboseprofylakse (forebyggende blodfortyndende medicin): Hos visse højrisikopatienter, f.eks. de, der gennemgår større kirurgiske indgreb, er indlagt med akut sygdom eller har visse typer af kræft i behandling med kemoterapi, kan forebyggende behandling med LMWH eller DOAKs være indiceret.
- Beslutningen om forebyggende behandling tages individuelt baseret på en vurdering af patientens risikofaktorer og potentielle fordele og risici ved behandlingen.
- Mekaniske profylaktiske metoder: Hos immobile patienter kan mekaniske metoder som kompressionsstrømper eller intermitterende (vekslende) pneumatisk kompression (manchetter der pumper luft omkring benene) anvendes for at fremme blodcirkulationen.
- Tidlig mobilisering: Opfordring til tidlig bevægelse efter kirurgi eller under indlæggelse er vigtig for at forebygge blodpropper.
- Hydrering: Tilstrækkeligt væskeindtag er vigtigt for at opretholde en god blodcirkulation.
- Undgåelse af langvarig immobilitet: Ved længere rejser anbefales det at bevæge benene regelmæssigt og eventuelt bruge kompressionsstrømper.
Hvad kan du selv gøre
Ud over ovenstående, kan du selv være opmærksom på forskellige tiltag:
Generelle livsstilsråd
- Bevægelse: Regelmæssig motion og bevægelse kan forbedre blodcirkulationen og reducere risikoen for DVT. Selv små bevægelser, som at strække benene eller gå korte ture, kan være gavnlige.
- Kompressionsstrømper: Anvendelse af kompressionsstrømper kan hjælpe med at forbedre venøs tilbageløb og reducere hævelse.
- Medicinsk overvågning: Regelmæssige kontroller hos sundhedspersonale kan være afgørende for at identificere tidlige tegn på blodpropper og tilpasse behandlingen efter behov.
- Livsstilsændringer: At opretholde en sund vægt, motionere regelmæssigt og undgå tobaksprodukter er generelle anbefalinger, der gælder for alle, der har en risiko for blodpropper.
- Korslagte ben: Undgå at sidde med korslagte ben i længere tid ad gangen, da dette delvis afklemmer blodets tilbageløb.
Medicinske overvejelser (i samråd med læge)
- Håndkøbsmedicin (Hjertemagnyl/Aspirin): Ud over de medikamenter der er nævnt ovenfor under Hvad kan lægen gøre, findes der også håndkøbsmidler, der virker antikoagulerende. Midler som hjertemagnyl (Aspirin), der endvidere har vist visse attraktive effekter som repurposed drug ved kræft, kan fås i håndkøb. Dette er én måde at påvirke blodpropper på er at gøre blodet mindre “klistret”. Det virker ved at gøre det sværere for blodpladerne at klumpe sammen, hvilket kan hjælpe med at forebygge dannelsen af visse typer blodpropper.
Drøft med din behandler om det er det rette i din situation.
Komplementære overvejelser og forskning
- Fibrinpåvirkning: Der forskes også i stoffer, der kan påvirke fibrin-delen af blodproppen. Nogle naturlige stoffer, der diskuteres i denne sammenhæng, er:
- Modificeret citruspektin: (Modified Citrus Pectin): Pektin fra citrusfrugter, der er blevet varmebehandlet.
- Bromelain: Et enzym, der findes i ananas.
- Disse stoffer menes at have en effekt, der kan hjælpe med at påvirke dannelsen af fibrin. Tanken er, at dette ikke kun kan gøre det sværere for blodpropper at dannes, men også potentielt gøre det sværere for kræftceller at anvende fibrin til at beskytte sig selv eller sprede sig i kroppen. Begge er tilgængelige som kosttilskud og kan købes online.
- Forskning vs. klinisk praksis: Der findes forskning på både modificeret citruspektin og bromelain.
Bromelain er et enzym, der har kendte fibrinolytiske egenskaber i laboratoriet (dvs. det kan nedbryde fibrin) og undersøges for mange forskellige effekter, herunder antiinflammatoriske og antikoagulerende.
Modificeret citruspektin undersøges primært for dets mulige rolle i at hæmme metastaser og for dets immunmodulerende effekter.
Det bør understreges, at forskningsresultaterne på disse områder ikke er entydige, og anvendelse som kosttilskud bør drøftes med din behandler.
Forbedret blodcirkulation og mobilitet
- Regelmæssige “mikropauser” med bevægelse: Ud over generel bevægelse, kan du indføre mikropauser hvert 30-60 minut, hvor du enten rejser dig op, strækker dig, eller går en kort tur på 1-2 minutter. Dette er især vigtigt, hvis du har en stillesiddende hverdag.
- Aktive benøvelser i siddende eller liggende stilling: Hvis det er svært at komme op og gå, kan simple øvelser som at vippe fødderne op og ned (som at træde på en speeder og bremse), rotere anklerne, eller spænde og slappe af i lægmusklerne (gentag 10-15 gange hver time) fremme blodgennemstrømningen i benene.
- Elevér benene når du hviler: Læg benene op, gerne så de er let eleveret over hjertehøjde, når du sidder eller ligger ned. Dette kan hjælpe det venøse tilbageløb og mindske hævelse, især i benene.
Hydrering og kost
- Kontinuerligt og jævnt væskeindtag: Drik vand jævnt fordelt over dagen i stedet for store mængder på én gang. Hav en vandflaske tæt på dig som en påmindelse.
- Fokus på antiinflammatorisk kost: Selvom kost ikke direkte forhindrer blodpropper, kan en kost rig på antiinflammatoriske fødevarer (f.eks. bær, grønne bladgrøntsager, fed fisk som laks, nødder og frø) understøtte generel sundhed og blodkarfunktion. Undgå så vidt muligt stærkt forarbejdede fødevarer, som kan bidrage til inflammation.
Øvrige livsstilsfaktorer og bevidsthed
- Undgå tøj der strammer: Bær løstsiddende tøj, især omkring talje, hofter og ben, for at undgå at afklemme blodcirkulationen.
- Vær opmærksom på kropsholdning: Undgå at sidde eller ligge i ubehagelige eller afklemmende positioner i længere tid. Skift stilling ofte.
- Kend dine personlige risikofaktorer: Tal med din læge om dine specifikke risikofaktorer (f.eks. kræfttype, behandling, tidligere blodpropper) og spørg, hvad du konkret kan gøre for at mindske din risiko yderligere.
- Lær at genkende symptomerne hurtigt: Viden om symptomerne på både DVT (hævelse, rødme, varme, smerte i ben/arm) og lungeemboli (pludselig åndenød, brystsmerter, hoste) er afgørende. At handle hurtigt, hvis symptomerne opstår, er vitalt.
Statistik for blodpropper hos kræftpatienter
Forekomsten af venøse tromboembolier (VTE), som omfatter dyb venetrombose (DVT) og lungeemboli (LE), er markant forhøjet hos kræftpatienter.
Læs mere…
Disse tal understreger vigtigheden af at være opmærksom på risikoen for blodpropper hos kræftpatienter, at identificere højrisikogrupper og at implementere effektive forebyggelses- og behandlingsstrategier.
Overordnet risiko hos kræftpatienter
- Generel forhøjet risiko: Studier estimerer, at kræftpatienter generelt har en 4 til 7 gange højere risiko for at udvikle VTE sammenlignet med personer uden kræft af samme alder og køn. Nogle rapporter peger endda på en risiko, der kan være op til 6-7 gange højere.
- Årlig forekomst: Den årlige forekomst af VTE hos kræftpatienter varierer, men estimeres typisk til at ligge mellem 0,5% og 2% blandt alle kræftpatienter. Denne rate stiger dog betydeligt i specifikke højrisikogrupper.
Risikovariation efter kræfttype
Risikoen for VTE varierer betydeligt afhængigt af kræfttypen. Nogle kræftformer er forbundet med en særlig høj risiko:
- Meget høj risiko (forekomst ofte over 10%):
- Bugspytkirtelkræft: Har den absolut højeste risiko, hvor op til 20-25% af patienterne kan udvikle VTE i løbet af deres sygdomsforløb.
- Mavekræft: Ofte med risici på 10-15%.
- Hjernekræft (gliomer): Særlig høj risiko, op til 20% eller mere, ofte relateret til både tumorens biologi og behandlingen (f.eks. steroider).
- Æggestokkræft: En betydelig risiko, der kan nå 10-15%.
- Myelomatose og lymfomer: Maligne blodsygdomme er også forbundet med en markant øget risiko, især under visse behandlinger.
- Moderat til høj risiko (forekomst ofte 5-10%):
- Lungekræft
- Tyktarms- og endetarmskræft
- Nyrekræft
- Brystkræft (især ved metastatisk sygdom eller under visse kemoterapier)
Tidsmæssig risiko og behandlingsrelaterede faktorer
Risikoen for VTE er også tidsafhængig i forhold til kræftdiagnosen og behandlingen.
- Tidlig fase efter diagnose: Risikoen er særligt høj i de første 3-6 måneder efter kræftdiagnosen. Dette skyldes sandsynligvis en kombination af tumorens biologi og den indledende diagnostik og behandling.
- Under aktiv behandling:
- Kemoterapi: Op til 1-10% af ambulante kræftpatienter, der modtager kemoterapi, kan udvikle VTE. Visse kemoterapimidler (f.eks. platinbaserede stoffer) og kombinationsbehandlinger øger risikoen yderligere.
- Kirurgi: Kirurgiske indgreb er en betydelig risikofaktor. Uden forebyggende behandling kan op til 15-40% af visse kirurgiske kræftpatienter udvikle DVT, og ca. 1-5% kan udvikle en lungeemboli. Med forebyggende behandling reduceres disse tal markant, men risikoen forbliver forhøjet sammenlignet med den almindelige befolkning.
- Hormonbehandling og anti-angiogenetiske stoffer: Nogle specifikke kræftlægemidler, f.eks. tamoxifen eller thalidomid/lenalidomid, kan også øge VTE-risikoen betydeligt.
- Centralvenekatetre: Tilstedeværelsen af et centralvenekateter (f.eks. Hickman-kateter eller PICC-line) øger, som ovenfor beskrevet, også risikoen for blodpropper i de vener, hvor kateteret er placeret, med en forekomst på 5-30%.
Alvorlighed og dødelighed
- Lungeemboli (LE): Er en alvorlig komplikation af DVT og er en væsentlig årsag til øget dødelighed hos kræftpatienter.
- Hyppigste dødsårsag: Det estimeres, at VTE er den næsthyppigste dødsårsag hos kræftpatienter, kun overgået af selve kræftsygdommen. Op til 20% af alle kræftrelaterede dødsfald tilskrives komplikationer fra VTE.
- Øget risiko for død: Kræftpatienter med VTE har en op til 2-3 gange højere risiko for at dø sammenlignet med kræftpatienter uden VTE, uafhængigt af kræftstadiet.
Tilbagevendende blodpropper (recidiv VTE)
Risiko for recidiv: Op til 20-30% af kræftpatienter, der har haft en VTE, vil opleve en ny episode inden for et år, selvom de er i antikoagulationsbehandling.
Hyppigere recidiv: Tilbagevendende VTE er hyppigere hos kræftpatienter sammenlignet med ikke-kræftpatienter. Risikoen for at få en ny blodprop inden for de første år efter en initial VTE-episode er betydeligt højere.
Prognose
Prognosen for kræftpatienter, der udvikler blodpropper, afhænger af flere faktorer, herunder kræftsygdommens type og stadium, blodproppens lokalisation og sværhedsgrad samt patientens generelle helbredstilstand. Tidlig diagnose og effektiv behandling med antikoagulerende medicin forbedrer prognosen betydeligt. Langvarig antikoagulationsbehandling er ofte nødvendig for at forebygge tilbagevendende blodpropper, især hos patienter med aktiv kræft. Posttrombotisk syndrom er en potentiel sen komplikation efter DVT, som kan forårsage kroniske smerter, hævelse og hudforandringer i det afficerede ben/arm.
Konklusion

Blodpropper repræsenterer en betydelig komplikation for mange kræftpatienter og kan have alvorlige konsekvenser, herunder øget morbiditet (risiko for sygdom) og mortalitet (dødelighed). Den øgede risiko skyldes et komplekst samspil mellem selve kræftsygdommen, behandlingen og patientrelaterede faktorer.
Tidlig identifikation af risikofaktorer, opmærksomhed på symptomer og hurtig iværksættelse af relevant diagnostik og behandling er afgørende. Med den rette håndtering, primært ved hjælp af antikoagulerende medicin, kan man effektivt behandle blodpropper og reducere risikoen for alvorlige komplikationer og tilbagefald, hvilket bidrager til en forbedret livskvalitet og prognose for kræftpatienter.
Forebyggelse er nøglefaktoren i at reducere risikoen for blodpropper. Dette inkluderer at opretholde en aktiv livsstil, anvende kompressionsstrømper, og sikre regelmæssig medicinsk overvågning. Samarbejde med sundhedsprofessionelle er vigtigt for at tilpasse behandlingen og overvågningen efter patientens behov.
Ved at være informeret og opmærksom kan både patienter og sundhedspersonale arbejde sammen for at minimere risikoen for blodpropper og sikre en bedre behandling og livskvalitet for de, der er ramt af kræft. Det er en livsvigtig del af kræftplejen, som ikke bør undervurderes.
Se også Metastaser.
Links
Kræft og blodpropper i benene (Kræftens Bekæmpelse, okt. 2024)
Veneblodpropper ved cancer (sundhed.dk, juni 2022)
Vær opmærksom på blodpropper i venerne, når
du har en kræftsygdom (Aalborg Universitetshospital, nov. 2020))
Hvorfor øger kræft risikoen for en blodprop i venerne? (Kræft og blodpropper.dk, 2021)
Højere dødelighed blandt kræftpatienter, der får blodpropper (Aarhus Universitet, marts 2016)
Kræft kan øge risikoen for en blodprop i venerne (Kræft & blodpropper.dk, 2021)
Blodpropper i forbindelse med kræft (Kræftforskning.dk)
Uopdaget kræftsygdom kan være årsag til blodprop i benet (Dagens Medicin, marts 2018)
Kræftpatienter i kemoterapi rammes af blodpropper (Dagens Medicin, okt. 2012)
Blodprop i benet (Dyb venetrombose, DVT) (Netdoktor.dk, dec. 2022)
Faktor V Leiden (Sundhed.dk, juli 2023)
Fibrin D-dimer (Sundhed.dk, april 2023)
A review of the use of bromelain in cardiovascular diseases (PubMed, juli 2011)
Therapeutic Potential of Pectin and Its Derivatives in Chronic Diseases (PubMed, feb. 2024)
Siden er oprettet:
d. 26.05.25, senest revideret d. 02.06.25
❤
Hvad du læser på Jeg har Kræft er ikke en anbefaling. Søg kompetent vejledning.