Sondeernæring (Næsesonde og PEG-sonde) ved og efter kræftbehandling
Kort resumé om sonde til føde
Hvad er sondeernæring:
Sondeernæring er en understøttende behandling, der sikrer patienter tilstrækkelig næring under eksempelvis et kræftforløb, når det af forskellige årsager er svært at spise normalt.
To typer af sonder:
Behandlingen benytter enten en midlertidig næsesonde, der føres gennem næsen til mavesækken, eller en mere permanent PEG-sonde, som anlægges direkte i mavesækken ved et lille indgreb. Valget afhænger primært af, hvor længe man forventer, at vanskeligheder ved indtag af ernæring varer.
Formål for anvendelse:
Det overordnede formål er at bevare patientens styrke, forbedre tolerancen for den primære kræftbehandling og opretholde den bedst mulige livskvalitet gennem hele forløbet.
Hvad er sondeernæring

Sondeernæring er en metode til at tilføre flydende ernæring direkte til mavesækken, når en person af forskellige årsager ikke selv er i stand til at spise eller drikke tilstrækkeligt. I forbindelse med et kræftforløb kan det være en afgørende understøttende behandling for at sikre, at kroppen får den nødvendige energi, protein, vitaminer og mineraler til at modstå sygdommen og tåle behandlingen.
Formålet er ikke at helbrede kræften, men at forebygge eller behandle underernæring og vægttab. En god ernæringstilstand er essentiel for at bevare muskelmasse, styrke immunforsvaret, øge livskvaliteten og forbedre tolerancen over for behandlinger som kemoterapi og strålebehandling.
Sondeernæring kan gives som det eneste ernæringsindtag eller som et supplement til den mad, man evt. stadig kan spise. Der findes primært to typer sonder, som anvendes i kræftbehandling:
- Næsesonde (Nasogastrisk sonde): En midlertidig løsning, hvor en tynd, bøjelig slange føres gennem næsen, videre ned gennem svælget og spiserøret til mavesækken.
- PEG-sonde (Perkutan Endoskopisk Gastrostomi-sonde): En mere permanent løsning, hvor en kort slange anlægges direkte gennem bugvæggen ind til mavesækken ved et mindre kirurgisk indgreb.
Hvorfor kan sondeernæring blive nødvendigt

Under et kræftforløb er der flere årsager til, at det kan blive svært eller umuligt at indtage tilstrækkelig næring:
- Synkebesvær (Dysfagi): Tumorer i hoved-hals-området, spiserøret eller maven kan fysisk blokere for madens passage. Strålebehandling mod disse områder kan desuden forårsage hævelse, arvæv og smerter, der gør det vanskeligt at synke. Desuden kan strålebehandling påvirke de nerver, der styrer synkeimpulser, så det ikke er muligt at foretage en bevidst synkning.
- Smerter og sår i mund og svælg (Mukositis): Både kemoterapi og strålebehandling kan føre til smertefulde sår på slimhinderne, hvilket gør spisning til en stor udfordring.
- Nedsat appetit og kvalme: Mange kræftbehandlinger medfører kvalme, opkastninger og en generel mangel på lyst til mad.
- Ekstrem træthed (Fatigue): Den udmattelse, der ofte følger med kræft og ikke mindst behandlingen, kan gøre det uoverskueligt at handle ind, lave mad og spise.
- Ændret smags- og lugtesans: Behandlingen kan forandre opfattelsen af smag og lugt, så mad, man tidligere nød, pludselig smager metallisk, bittert eller af ingenting. Dette kan reducere spytsekretionen i en grad, der vanskelig- eller umuliggør synkning.
Næsesonden: Den midlertidige løsning

Hvordan anlægges en næsesonde
Anlæggelse af en næsesonde er en relativt simpel procedure, der typisk udføres af en sygeplejerske og ikke kræver bedøvelse udover en lokalbedøvende gel i næsen.
- Forberedelse: Patienten sidder oprejst, ofte med hovedet let foroverbøjet. Næseborene inspiceres (iagttages) for at vælge den mest åbne passage.
- Måling: Sygeplejersken måler sondens korrekte længde fra patientens næsetip til øreflip og ned til brystbenets spids.
- Indføring: Sondens spids smøres med en bedøvende gel. Den føres forsigtigt ind gennem næsen og ned i svælget. Patienten bliver bedt om at synke (evt. med lidt vand), hvilket (ud over den foroverbøjede stilling af hovedet) hjælper sonden med at passere ned i spiserøret i stedet for luftrøret.
- Kontrol: Når sonden er på plads, kontrolleres dens placering. Dette gøres typisk ved at trække lidt mavesaft ud med en sprøjte og teste pH-værdien (mavesaft er meget surt) eller ved at lytte med et stetoskop på maven, mens der pustes luft gennem sonden. I nogle tilfælde tages et røntgenbillede for fuld sikkerhed.
- Fiksering: Sonden fastgøres til næsen og kinden med et plaster.
Fordele og ulemper ved næsesonde
- Fordele:
- Kræver ikke et kirurgisk indgreb.
- Hurtig og let at anlægge og fjerne.
- Ideel til kortvarige ernæringsbehov (typisk under 4-6 uger).
- Ulemper:
- Kan være synlig og kosmetisk generende.
- Kan give ubehag, irritation og tryksår i næse og svælg.
- Risiko for at den rykkes ud af position ved hoste, opkast eller ved et uheld.
- Kan påvirke selvbilledet og øge følelsen af at være “syg”.
- Risiko for opkastning, da mavesækken ikke nødvendigvis er klar til at tage imod og bearbejde ernæringen i den mængde den kan tilføres.
PEG-sonden: Den langsigtede løsning
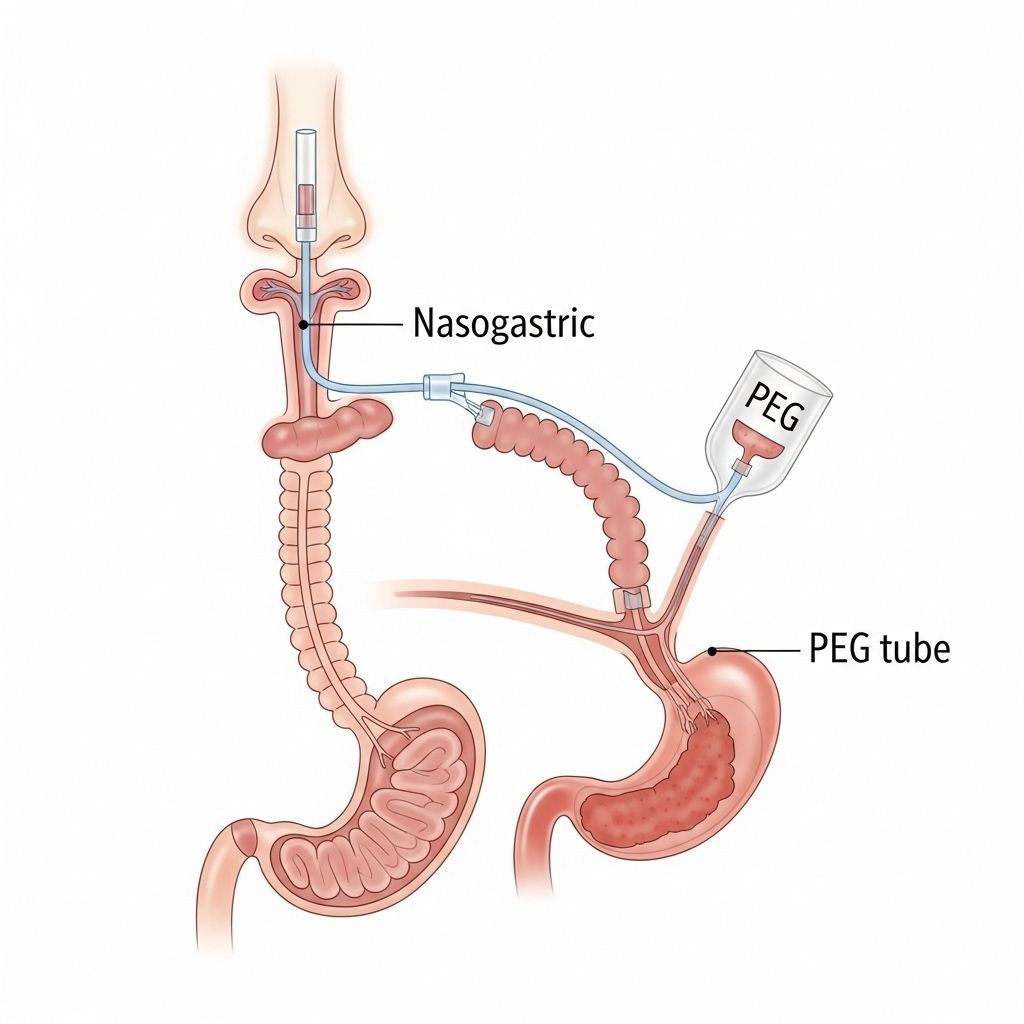
Hvordan anlægges en PEG-sonde
Anlæggelse af en PEG-sonde er et mindre kirurgisk indgreb (en gastroskopi), som udføres af en læge, ofte på en operations- eller endoskopistue.
Patienten er typisk let bedøvet (i rus) og får lokalbedøvelse i huden på maven. Den mest almindelige metode kaldes “pull-metoden”:
- Forberedelse: Patienten skal faste i timerne op til indgrebet, og der gives ofte forebyggende antibiotika.
Lægen fører et gastroskop (en tynd kikkertslange) gennem munden og ned i mavesækken for at finde det bedste sted for sonden. - Placering af guidewire: Der laves et lille snit i huden på maven, og en tynd nål med en guidewire (ledetråd) føres ind i mavesækken. Lægen griber fat i wiren med gastroskopet og trækker den op gennem spiserøret og ud af munden.
- Sonden trækkes på plads: Selve sonden fastgøres nu til wiren uden for munden. Ved at trække i den ende af wiren, der stikker ud af maven, trækkes hele sonden ned gennem spiserøret, ned i mavesækken og ud gennem det lille hul i bugvæggen.
- Fiksering: Sonden trækkes, indtil en indvendig plade stopper mod indersiden af mavesækken. Udenpå huden fastgøres sonden med en ydre fikseringsplade.
Fordele og ulemper ved PEG-sonde
- Fordele:
- Ikke synlig under tøjet, hvilket giver større diskretion og normalitet.
- Meget mere komfortabel i hverdagen uden gener fra næse og svælg.
- Sidder sikkert og stabilt, hvilket minimerer risikoen for forskydning.
- Giver større frihed til bevægelse og aktivitet. Muliggør sportsaktiviteter.
- Velegnet til langvarige eller permanente ernæringsbehov.
- Ulemper:
- Kræver et kirurgisk indgreb med en lille risiko for komplikationer (infektion, blødning).
- Risiko for opkastning, da mavesækken ikke nødvendigvis er klar til at tage imod og bearbejde ernæringen i den mængde den kan tilføres.
- Kræver daglig pleje og rensning af huden omkring indstiksstedet for at undgå infektion.
- Kan i sjældne tilfælde give lokal irritation eller dannelse af arvæv.
Livet med en sonde

At få anlagt en sonde er en stor omvæltning, men med den rette vejledning bliver det hurtigt en håndterbar del af hverdagen.
- Sondemad: Sondemaden er en specialfremstillet, flydende ernæring, der indeholder alt, hvad kroppen har brug for.
Den fås i poser eller flasker og kan gives enten som portioner (bolus) med en stor sprøjte over 20-30 minutter eller kontinuerligt over flere timer med en ernæringspumpe. - Hygiejne: Det er afgørende at opretholde god hygiejne. Sonden skal altid skylles igennem med vand før og efter indgift af mad eller medicin for at undgå tilstopning. Ved en PEG-sonde skal huden omkring sonden vaskes dagligt.
- Daglig drejning af sonden (Kun for PEG-sonder): For at forhindre at den indvendige plade på en PEG-sonde vokser fast i maveslimhinden (en komplikation kaldet “Buried Bumper Syndrome”), er det afgørende at dreje sonden 360 grader (en hel omgang) hver dag. Dette gøres forsigtigt, typisk i forbindelse med den daglige rengøring af huden omkring sonden. Det er vigtigt at understrege, at man aldrig må dreje på en næsesonde.
- Medicin: Meget medicin kan knuses, opløses i vand og gives i sonden. Det er dog vigtigt altid at afklare med en læge eller farmaceut, om den specifikke medicin må knuses, da nogle piller (f.eks. depottabletter) hermed mister deres virkning.
- Socialt liv og aktiviteter: Med en PEG-sonde kan man leve et næsten normalt liv. Man kan gå i bad (efter helingsperioden), svømme og være fysisk aktiv. Sonden kan let skjules under tøjet.
- Udskiftning af sonden: Holdbarheden og behovet for at skifte en sonde afhænger helt af, hvilken type der er tale om.
- Næsesonde: En næsesonde er altid en midlertidig løsning. Den er typisk beregnet til at ligge i op til 4-6 uger og skiftes ikke efter en fast plan. Den fjernes, når behovet for sondeernæring ophører, eller den erstattes af en PEG-sonde, hvis behovet er langvarigt.
- PEG-sonde: Her skal man skelne mellem to faser:
- Den første sonde (til at danne kanalen): Den allerførste PEG-sonde, der anlægges ved det kirurgiske indgreb, har en fast, blød plade (“bumper”) på indersiden af maven.
Dens vigtigste formål er at skabe en solid og sikker kanal (en såkaldt “stomi”) fra maveskindet og ind til mavesækken.
Denne type sonde er meget holdbar og kan typisk blive siddende så længe den fungerer problemfrit (1-2 år eller mere). - Efterfølgende sonder (når kanalen er dannet): Når den første sonde engang skal skiftes, er kanalen helet og stabil. Derfor kan man nu bruge en simplere type sonde, som ofte kaldes en ballonsonde.
I stedet for en fast plade har den en lille ballon i spidsen, som pustes op med sterilt vand inde i mavesækken for at holde den på plads.
Fordelen er, at udskiftningen er meget lettere og ikke kræver en ny kikkertundersøgelse. En sygeplejerske kan ofte skifte den. Disse ballonsonder har dog en kortere levetid og skal typisk skiftes hver 3.-6. måned.
- Den første sonde (til at danne kanalen): Den allerførste PEG-sonde, der anlægges ved det kirurgiske indgreb, har en fast, blød plade (“bumper”) på indersiden af maven.
Se også Søs og Leif – Erfaringer med PEG-sonde
Potentielle komplikationer

Selvom sondeernæring generelt er en sikker procedure, kan der opstå komplikationer:
- Tilstopning af sonden: Dette er den hyppigste komplikation, som oftest kan forebygges ved grundig gennemskylning.
- Infektion: Ved en PEG-sonde kan der opstå infektion i huden omkring indstiksstedet. Tegn på dette er rødme, varme, hævelse og evt. pus (betændelsessekret).
- Fejlplacering: En næsesonde kan i sjældne tilfælde i forbindelse med anlæggelse ved en fejl blive ført ned i luftrøret, hvilket kan medføre lungebetændelse (aspirationspneumoni) eller den kan glide op i spiserøret. Derfor er kontrol af placering afgørende.
- Mave-tarm-gener: Nogle kan opleve diarré, forstoppelse eller oppustethed, især i starten. Ofte kan dette justeres ved at ændre typen af sondemad eller hastigheden, den indgives med.
- “Buried Bumper Syndrome”: Hvis en PEG-sonde ikke drejes dagligt som anbefalet, kan den indvendige plade eller ballon gro fast i mavesækkens væg. Dette er en alvorlig komplikation, der kan være smertefuld og kræve et endoskopisk eller kirurgisk indgreb for at løsne sonden.
Konklusion

Sondeernæring, hvad enten det er via en midlertidig næsesonde eller en mere permanent PEG-sonde, er en fundamental del af den understøttende behandling for mange kræftpatienter.
Valget mellem de to typer afhænger primært af tidshorisonten for ernæringsbehovet. Selvom det kan virke som et stort og skræmmende skridt, er sondeernæring en yderst effektiv metode til at sikre kroppens styrke, forbedre livskvaliteten og give det nødvendige overskud til at komme igennem et hårdt kræftforløb.
En åben dialog med læger og sygeplejersker er afgørende for at finde den bedste løsning for den enkelte patient.
Se også Minimer bivirkninger efter Kemo og Stråler
Se også Søs og Leif – Erfaringer med PEG-sonde
Links
Dreng med sonde ville droppe sport – så væltede det ind med forslag fra fremmede (TV2, Nyheder)
- Relevans: Noah på 10 år har mavesonde og elsker håndbold. Men efter en tackling har han blevet bange for at der kan beskadiges. En Facebook-opdatering har givet mange hjælpsomme forslag, og familien håber nu på en løsning, så Noah kan fortsætte med sporten uden frygt.
Sondemad: Få optimal ernæring gennem sonde (Medic Danmark)
- Relevans: Guide: Sondemad er flydende ernæring til personer, der ikke kan spise nok selv. Den gives gennem en sonde i maven eller næsen, og det er vigtigt at følge gode hygiejne- og plejeprocedurer. Korrekt administration hjælper med at undgå problemer og sikrer, at man får den nødvendige næring.
Mavesonde (PEG-sonde) (Hospitalsenhed Region Midtjylland)
- Relevans: En PEG-mavesonde er en slange, der føres gennem huden i maven for at give ernæring og medicin. Operationen tager ca. 30 minutter, og du kan ofte komme hjem samme dag. Efterfølgende skal sonden passes korrekt, og du skal være opmærksom på tegn på infektion. Det er vigtigt at følge lægens instruktioner.
Anlæggelse af ernæringssonde (PEG-sonde) (Regionshospitalet Gødstrup)
- Relevans: Beskrivelse af procedure og forløb. Før operationen skal du faste 6 timer, drikke vand indtil 2 timer før, og stoppe med blodfortyndende medicin. Tag resten af din medicin som normalt undtagen diabetes- og blodfortyndende medicin. Operationen varer ca. 30 minutter, og du kan ofte komme hjem samme dag. Du må ikke køre bil i 24 timer efter. Følg plejeinstruktioner, og kontakt læge ved tegn på infektion.
Siden oprettet:
❤
Hvad du læser på Jeg har Kræft er ikke en anbefaling. Søg kompetent vejledning.

